Dispositivos alternativos para tomar insulina
Conteúdo:
- Quais dispositivos alternativos para tomar insulina estão disponíveis?
- Quais são as perspectivas de um pâncreas artificial?
- Pontos para lembrar
- Esperança através da pesquisa
- Para maiores informações
- Agradecimentos
Muitos pessoas com diabetes deve tomar insulina para gerenciar sua doença.
A maioria das pessoas que toma insulina usa agulha e seringa para injetar insulina logo abaixo da pele. Vários outros dispositivos para tomar insulina estão disponíveis e novas abordagens estão em desenvolvimento. Não importa qual abordagem a pessoa use para tomar insulina, é importante o monitoramento consistente dos níveis de glicose no sangue. Um bom controle da glicemia pode prevenir complicações do diabetes.
Quais dispositivos alternativos para tomar insulina estão disponíveis?

Canetas de insulina forneça uma maneira conveniente e fácil de injetar insulina e pode ser menos doloroso do que uma agulha e seringa padrão. Uma caneta de insulina parece uma caneta com um cartucho. Alguns desses dispositivos usam cartuchos substituíveis de insulina. Outras canetas são pré-cheias de insulina e são totalmente descartáveis após a injeção da insulina. Os usuários de canetas de insulina enroscam uma agulha curta, fina e descartável na ponta da caneta antes de uma injeção. Em seguida, os usuários giram um botão para selecionar a dose desejada de insulina, injetam a agulha e pressionam um êmbolo no final para administrar a insulina logo abaixo da pele. As canetas de insulina são menos usadas nos Estados Unidos do que em muitos outros países.
As canetas de insulina são uma alternativa conveniente a uma agulha e seringa para injeções de insulina.

Bombas de insulina externas são tipicamente do tamanho de um baralho de cartas ou telefone celular, pesam cerca de 90 gramas e podem ser usadas no cinto ou no bolso. A maioria das bombas usa um cartucho de plástico descartável como reservatório de insulina. Uma agulha e um êmbolo estão temporariamente presos ao cartucho para permitir que o usuário encha o cartucho com insulina de um frasco. O usuário então remove a agulha e o êmbolo e carrega o cartucho cheio na bomba.
As bombas de insulina contêm insulina suficiente por vários dias. Um conjunto de infusão transporta insulina da bomba para o corpo através de tubos de plástico flexíveis e um tubo ou agulha macia inserida sob a pele.
Os conjuntos de infusão descartáveis são usados com bombas de insulina para fornecer insulina a um local de infusão no corpo, como o abdômen. Os conjuntos de infusão incluem uma cânula - uma agulha ou um pequeno tubo macio - que o usuário insere no tecido abaixo da pele. Estão disponíveis dispositivos para ajudar a inserir a cânula. Tubos plásticos estreitos e flexíveis transportam insulina da bomba para o local da infusão. Na superfície da pele, um adesivo ou curativo mantém a infusão definida até que o usuário a substitua após alguns dias.
Os usuários configuram as bombas para fornecer uma quantidade constante ou basal de insulina continuamente ao longo do dia. As bombas também podem fornecer doses "bolus" - doses únicas maiores - de insulina nas refeições e nos momentos em que a glicemia é muito alta, com base na programação definida pelo usuário. O monitoramento freqüente da glicemia é essencial para determinar as dosagens de insulina e garantir que a insulina seja administrada.
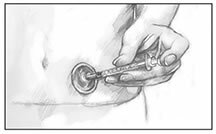
Portas de injeção fornecer uma alternativa para injeções diárias. As portas de injeção parecem conjuntos de infusão sem o tubo longo. Como os conjuntos de infusão, os orifícios de injeção têm uma cânula que é inserida no tecido abaixo da pele. Na superfície da pele, um adesivo ou curativo mantém a porta no lugar. O usuário injeta insulina através da porta com uma agulha e seringa ou uma caneta de insulina. A porta permanece no local por vários dias e é substituída. O uso de uma porta de injeção permite que uma pessoa reduza o número de perfurações na pele para uma a cada poucos dias para aplicar uma nova porta.
O uso de uma porta de injeção reduz o número de perfurações na pele para uma a cada poucos dias para aplicar uma nova porta. O usuário injeta insulina através da porta.
Auxiliares de injeção são dispositivos que ajudam os usuários a injetar agulhas e seringas através do uso de suportes de seringa com mola ou guias estabilizadoras. Muitos auxiliares de injeção têm um botão que o usuário aperta para injetar insulina.
Injetores de jato de insulina envie um spray fino de insulina para a pele a alta pressão, em vez de usar uma agulha para administrar a insulina.
Quais são as perspectivas de um pâncreas artificial?
Para superar as limitações da terapia com insulina atual, os pesquisadores há muito procuram vincular o monitoramento da glicose e a administração de insulina, desenvolvendo um pâncreas artificial. Um pâncreas artificial é um sistema que imitará o mais próximo possível a maneira como um pâncreas saudável detecta alterações nos níveis de glicose no sangue e responde automaticamente para secretar quantidades apropriadas de insulina. Embora não seja uma cura, um pâncreas artificial tem o potencial de melhorar significativamente o tratamento e tratamento do diabetes e reduzir o ônus de monitorar e gerenciar a glicose no sangue.
Um pâncreas artificial baseado em dispositivos mecânicos requer pelo menos três componentes:
- um sistema de monitoramento contínuo de glicose (CGM)
- um sistema de administração de insulina
- um programa de computador que ajusta a administração de insulina com base nas alterações nos níveis de glicose
Os sistemas CGM aprovados pela Food and Drug Administration (FDA) dos EUA incluem os fabricados pela Abbott, DexCom e Medtronic. Um sistema CGM emparelhado com uma bomba de insulina está disponível na Medtronic. Este sistema integrado, chamado MiniMed Paradigm REAL-Time System, não é um pâncreas artificial, mas sim representam o primeiro passo para unir os sistemas de monitoramento de glicose e administração de insulina usando a tecnologia mais avançada acessível.
Para obter mais informações sobre os sistemas CGM, consulte o folheto informativo da National Diabetes Information Clearinghouse Monitoramento Contínuo de Glicose ou ligue para 1-800-860-8747 para solicitar uma cópia.
Pontos para lembrar
- Muitas pessoas com diabetes que precisam de insulina usam agulha e seringa para injetar insulina sob a pele.
- As formas alternativas mais comuns de administrar insulina são canetas de insulina e bombas de insulina. Portas de injeção, auxiliares de injeção e injetores de jato de insulina também estão disponíveis.
- Os pesquisadores estão desenvolvendo um pâncreas artificial, um sistema de dispositivos mecânicos que ajustará automaticamente a administração de insulina com base nas alterações nos níveis de glicose.
- As pessoas que tomam insulina devem monitorar regularmente seus níveis de glicose no sangue.
- Um bom controle da glicose pode prevenir complicações do diabetes.
Esperança através da pesquisa
A pesquisa apoiada pelo Instituto Nacional de Diabetes e Doenças Digestivas e Renais e pelos Institutos Nacionais de Saúde é contribuindo para o desenvolvimento de novas tecnologias para monitoramento contínuo da glicose, administração de insulina e pâncreas artificial.
Os participantes de ensaios clínicos podem desempenhar um papel mais ativo em seus próprios cuidados de saúde, obter acesso a novos tratamentos de pesquisa antes que estejam amplamente disponíveis e ajude outras pessoas, contribuindo para pesquisa. Para obter informações sobre estudos atuais, visite www. ClinicalTrials.gov.
Para maiores informações
Para mais informações sobre insulina e dispositivos para tomar insulina, consulte
- a publicação O que eu preciso saber sobre Medicamentos para Diabetes, disponível pelo telefone 1-800-860-8747
- as informações do FDA sobre insulina e dispositivos para administração de insulina em www.fda.gov/diabetes/insulin.html
- anual da Associação Americana de Diabetes Guia de Recursos em www.diabetes.org/diabetes-forecast/resource-guide.jsp
Agradecimentos
As publicações produzidas pela Clearinghouse são cuidadosamente revisadas por cientistas do NIDDK e especialistas externos. Esta publicação foi revisada por William V. Tamborlane, M.D., Universidade de Yale.
Esta publicação pode conter informações sobre medicamentos. Quando preparada, esta publicação incluiu as informações mais recentes disponíveis. Para atualizações ou dúvidas sobre qualquer medicamento, entre em contato com a Food and Drug Administration dos EUA, gratuitamente, pelo telefone 1-888-INFO-FDA (1-888-463-6332) ou visite www.fda.gov. Consulte o seu médico para mais informações.
Programa Nacional de Educação em Diabetes
1 maneira do diabetes
Bethesda, MD 20814-9692
Internet: www.ndep.nih.gov
O Programa Nacional de Educação em Diabetes é um programa federal patrocinado pelos Institutos Nacionais de Saúde do Departamento de Saúde e Serviços Humanos dos EUA e pelos Centros de Controle e Prevenção de Doenças e inclui mais de 200 parceiros nos níveis federal, estadual e local, trabalhando juntos para reduzir a morbimortalidade associada ao diabetes.
Centro Nacional de Informações sobre Diabetes
1 Via de Informação
Bethesda, MD 20892-3560
Internet: www.diabetes.niddk.nih.gov
O National Diabetes Information Clearinghouse (NDIC) é um serviço do Instituto Nacional de Diabetes e Doenças Digestivas e Renais (NIDDK). O NIDDK faz parte dos Institutos Nacionais de Saúde do Departamento de Saúde e Serviços Humanos dos EUA. Fundada em 1978, a Clearinghouse fornece informações sobre diabetes a pessoas com diabetes e suas famílias, profissionais de saúde e o público. O NDIC responde a perguntas, desenvolve e distribui publicações e trabalha em estreita colaboração com organizações profissionais e de pacientes e agências governamentais para coordenar recursos sobre o diabetes.
Publicação NIH 09-4643
Maio 2009


